野津修一「どうなる?どうする?介護保険──STOP介護崩壊、抜本的な改革をめざして(2025年度反貧困ネット北海道連続学習会)」『NAVI』2026年3月5日配信
※印刷の際には右上の印刷ボタンを使うと便利です
反貧困ネット北海道では、男女雇用機会均等法が制定されてから40年にあたる2025年度に、ジェンダーを軸にした連続学習会を開催しています。本稿は、2025年8月22日に開催された第2回学習会の記録です。
講師は、野津修一さん(北海道社会保障推進協議会事務局長)です。
介護は主として女性によって担われてきました。2000年度に始まった介護保険制度には、介護の担い手であった嫁や妻を解放する、介護地獄から家族を解放する、という面がありました。介護保険制度に対する評価は分かれますが、まがりなりにも社会全体で介護を支えるという仕組みができました。
もっとも、介護の世界で働く人たちは相変わらず女性が多数で、そして、低賃金、重労働です。また、ようやくできあがった介護保険制度も、改悪を重ね、危機を迎えています。介護をめぐる問題は、こうした女性の労働や社会保障制度の軽視という問題をぬきには語れません。
以上のような状況の一方で、介護(保険)制度、社会保障制度を立て直そうという動きもみられます。介護をより良くするという一致点で結集し、取り組みが進められています。
こうした状況下で、介護・社会保障の問題に長く関わってこられた社会保障推進協議会の野津修一さんを講師に学習会を開催しました。
なお、(1)本稿中の図表や画像データは、とくに断りがない限り、学習会当日に配布されたものです。(2)本稿の文責は、反貧困ネット北海道事務局にあります。
.png)
■自己紹介と本日の流れ
本日はよろしくお願いします。介護保険との付き合いは長いです。ちょうど2000年に介護保険制度が始まったときに私は特別養護老人ホームで働いておりました。いくつかの事業所で働き、ケアマネの資格も持っております。
介護保険制度で介護は良くなったのかということについて評価は分かれますが、ただ、制度を評価する方々であっても、現状では、介護保険制度が危機的状況にあるという点は、認識が一致していると思います。
では、どう危ない状況なのかを本日は話していきます。本日の流れは次のとおりです。
| はじめに ケアについて考える 1.介護保険制度のはじまり 2.介護保険制度崩壊の危機=現状= 3.介護保険でサービスを受けるには? 4.制度の改悪を許さず、抜本的な改革を目指して |
■ケアとは何か
はじめに、ケア(care)という言葉、考え方について考えてみます。ケアとは、心の中で何かを気にかけたり、注意を払うことを意味します。具体的には「心配」「注意」「配慮」などの意味があり、人や物事に対する思いやりや気遣いを示します。
日本でケアという用語が使われはじめたのは、1990年代以降、高齢者介護の分野が先でした。その後、「育児」「介護」「介助」、場合によっては「看護」を含むような包括的な用語として、ほかに代わる適切な日本語がなかったために、ケアはカタカナことばのまま流通するようになりました。
書籍から2点、ご紹介します。
まずは、ケアの定義について。これは、ジョアン・C・トロント著(岡野八代訳・著)『ケアするのは誰か? 新しい民主主義のかたちへ』白澤社、2020年からの言葉です。
「もっとも一般的な意味において、ケアは人類的活動であり、わたしたちがこの世界で、できるかぎり善よく生きるために、この世界を維持し、継続させ、そして修復するためになす、すべての活動を含んでいる。世界とは、わたしたちの身体、わたしたち自身、そして環境のことであり、生命を維持するための複雑な網の目へと、わたしたちが編みこもうとする、あらゆるものを含んでいる。」
次に人間にとってのケアとは何かです。これは、岡山県労働者学習協会事務局長である長久啓太さんの「ケアの倫理との出会い」『民医連医療』No.629(2025年2月号)からの引用です。
「私たち人間は、自分自身では満たすことができないニーズに応えてくれる他者がいるからこそ生存できるのであって、その意味で、「脆弱(ぜいじゃく)」である。たとえ健康であっても、誰の助けも必要とせず人生を生き続けることのできる人はいない。人間社会では、いつも誰かが誰かをサポートしている。相互依存し、支えあうことが生存・生活の条件となる。したがって、ケアは、人間社会の根幹であり本質とさえいえる。」
以上のようなケアの考え方も念頭におきながら介護保険制度のあり方を考えていきましょう。
■介護保険制度のはじまり
介護保険法制定の背景
司会から説明があったとおり、介護保険制度の創設された背景には、家族介護からの転換や社会全体で介護を支えることが求められていた、ということがありました。制度の創設前後の状況を簡単にまとめてみました。
| 1989年7月7日 | 介護対策検討会(事務次官が集めた懇談会)検討開始(宇野内閣) |
| 1994年9月8日 | 社会保障制度審議会、社会保障将来像委員会第2次報告 「介護サービスの供給体制を充実するため介護費用について社会保険化すべきである」(村山内閣) |
| 1997年12月9日 | 成立(橋本内閣、厚生大臣は小泉) 自民・社民・民主・太陽党の賛成多数で法案可決。 反対は、平成会(新進党と公明党)と、共産党 |
| 1997年12月17日 | 公布 |
| 2000年4月1日 | 施行(小渕内閣) |
制度創設に対して、共産党の児玉健次さんが反対討論に立っていました。なぜ反対なのか。国会議事録から反対の理由について要約するとこんな感じです。
第一の理由は、介護の基盤整備についての国の責任が明確にされておらず、保険あって介護なしとなることが明らかであること。第二は、介護保険の導入で、国の負担と、市町村負担を削減する一方で、国民には大幅な負担増を求めていること。第三は、要介護認定の問題です。介護を必要とする実態に応じて適切な判断がされるのかの不安。公平で適切な認定が保障されず、保険給付に大きな格差が生まれる懸念があること──以上は、今日の介護保険制度の問題を考える上で示唆に富むのではないでしょうか。
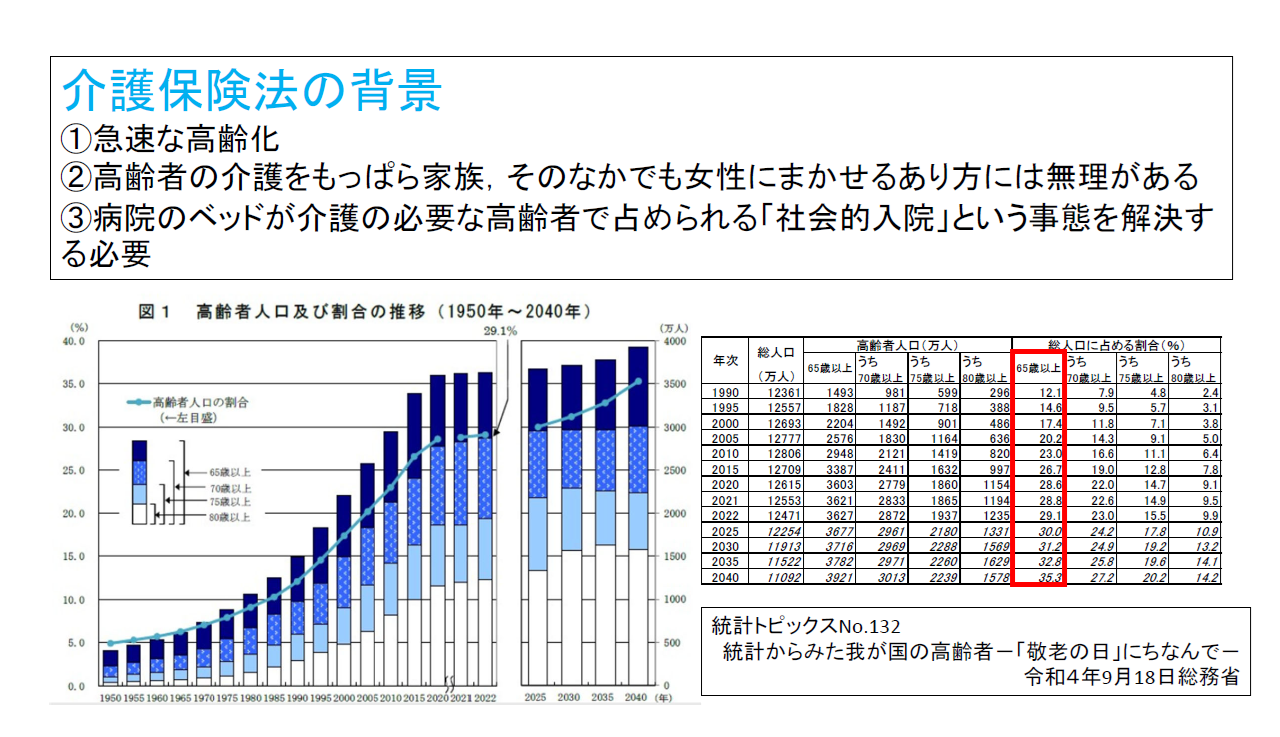
こちらのシートにもまとめましたが、介護保険法制定の背景として、①急速な高齢化、②家族介護、とくに女性に介護を任せることの限界、③「社会的入院」という事態を解決する必要の3点をあげておきました。
人口の推移はご覧のとおりで、当時に比べると高齢化はさらに急速に進んでいますから、本来であれば、介護保険制度を拡充する必要性は当時よりはるかに増しているのではないでしょうか。
増える要介護者、高齢化する家族介護者
要介護者と家族介護者の推移についてグラフを作りました。5年ごとにこの調査は行われています。北海道の状況は右側に示しました。
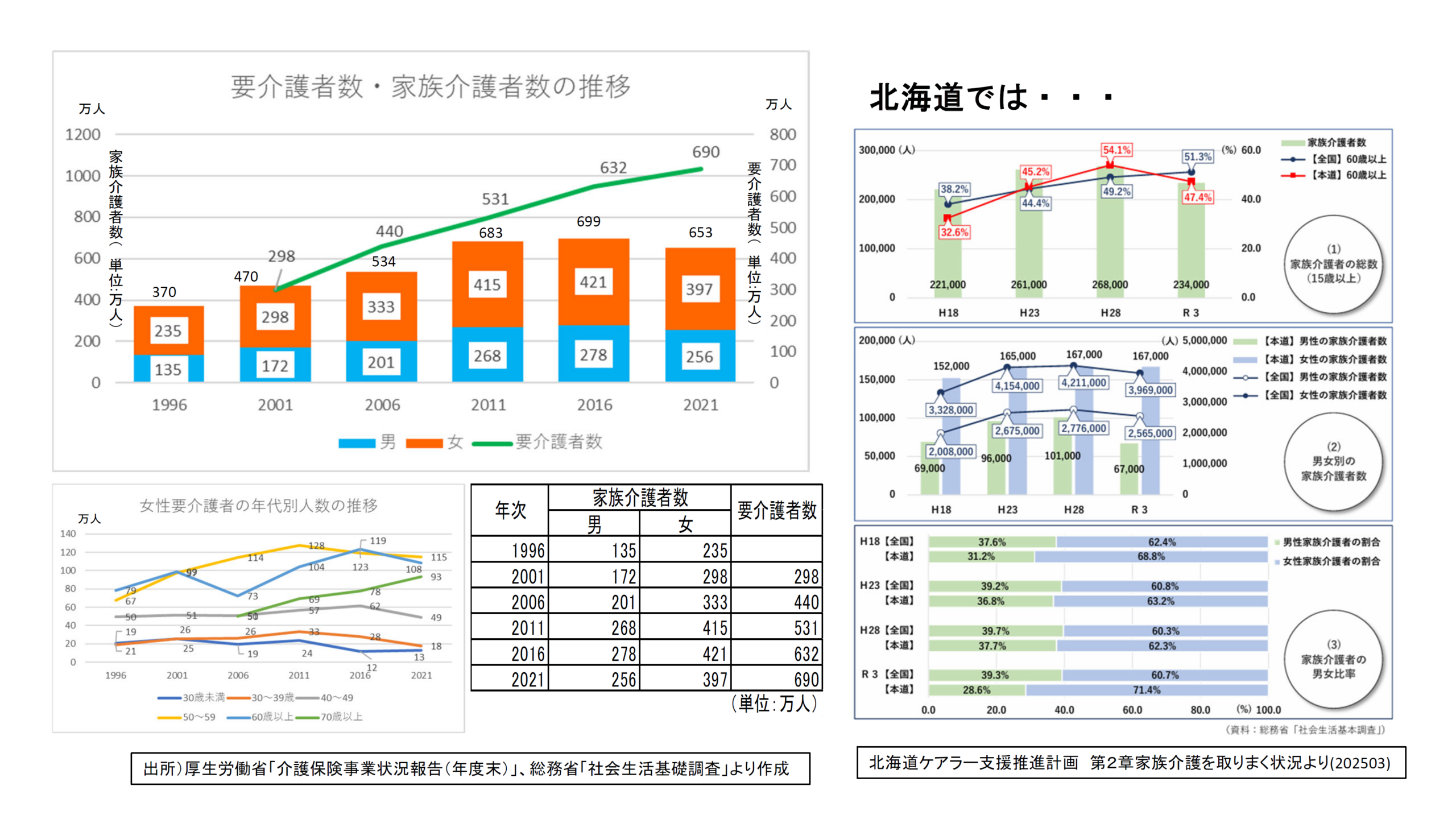
1996年当時、家族介護者の人数は、男性が135万人で、女性が235万人でした。介護保険制度がまだ始まってないので要介護者の人数は示されていません。それが2001年には男性の介護者が172万人で、女性が298万人で、要介護認定を受けた方が298万人となっています。
その後も、一貫して、介護者の6割ぐらいが女性です。そういう意味では、1996年当時よりはパーセンテージが下がっているけれども、女性が家族介護の中心になっているのは今も変わらない状況なのかなと思います。
あわせて、左下のグラフをみてください。統計の取り方が途中から変わっていて、2006年からは、「60歳以上」から「70歳以上」が分離している点に注意してください。ここで注目したいのは、高齢の家族介護者が増えている現実です。核家族化が進んでいることが背景にあげられると思います。
ところで、2016年から2021年にかけて家族介護者の数が減っています。その理由は、まだよく分かりませんが次のように考えています。
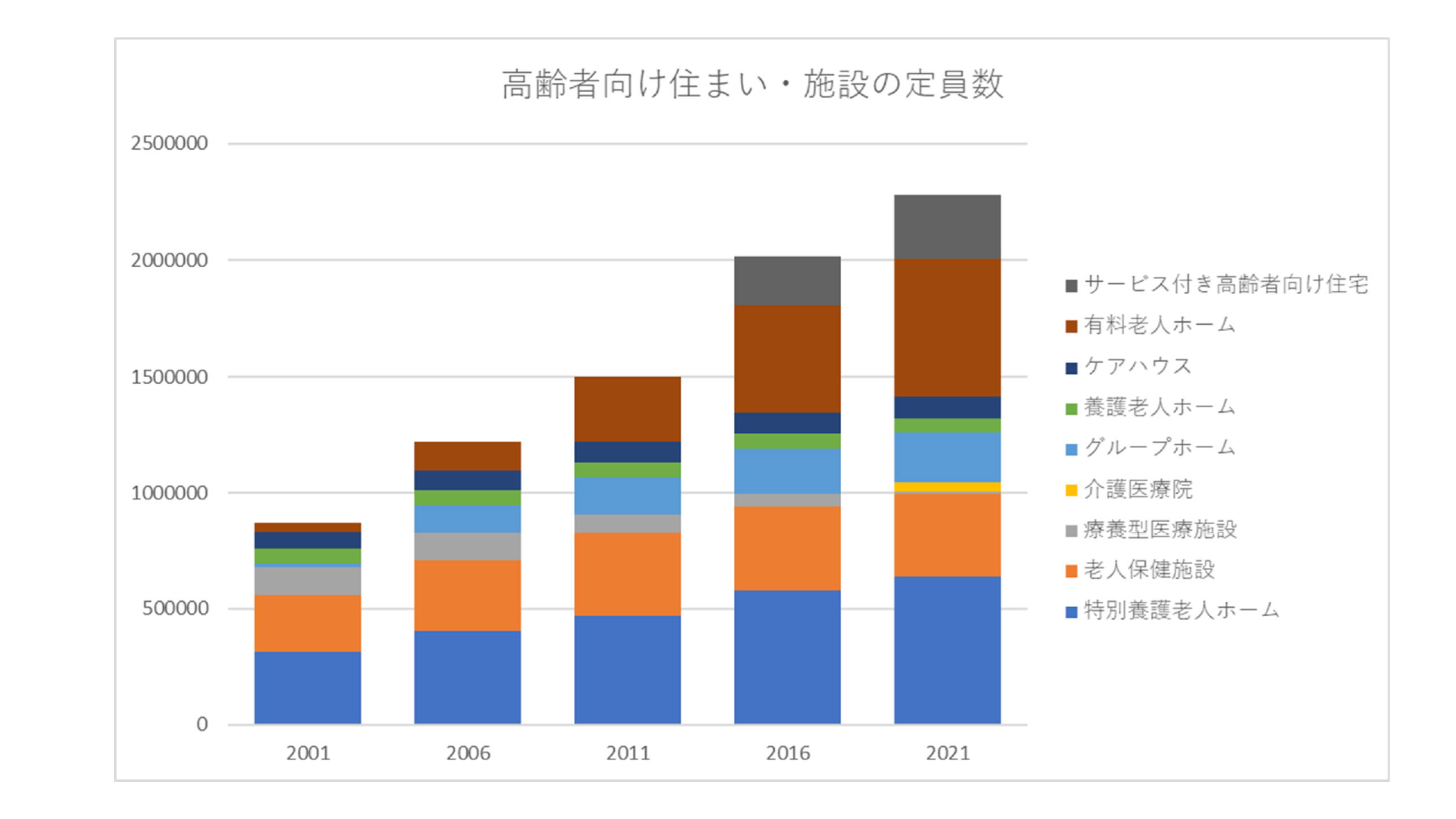
厚生労働省が「高齢者向け住まい・施設の件数」や「高齢者向け施設・住まいの利用者数」をまとめていました(厚生労働省「第118回社会保障審議会介護保険部会の資料について」2025年3月17日資料1「地域包括ケアシステムにおける高齢者向け住まいについて」のシート9,10)。高齢者向けの施設や住まいが相当な規模で増えているんです。厚生労働省の資料は詳細なので、シンプルにまとめたのがこのシートです。
これらが示すのは、要するに、施設に入所される方が多くなってきて、その分だけ家族介護が減っている、ということではないでしょうか。そのように考えています。
措置制度から介護保険へ
さて、介護保険が制度化される前までは介護は措置制度で実施されていました。措置制度から介護保険へ移行したことで何が変わったのでしょうか。そこを改めて振り返ってみます。シートにまとめてみました。

従来の措置制度では、行政の責任が明確ですから、介護を必要としていて施設に入れる必要がある人がいる場合には、行政の責任で施設を作らなければならなかった。全額公費の税負担方式で、現物給付で、利用料も所得に応じた応能負担。そして、運営は非営利でした。ちなみに、今問題になっている介護労働者の労働条件についても、措置制度の時代では、保障される給料の基準も明確でした。
こうした措置制度が介護保険制度になって、公的責任は縮小・後退しています。今までは行政の責任で条件整備をしなければならなかったのが、利用者と事業者の契約がベースになった。当時よく言われたのは、サービスを選ぶ側が自由に選べるようになった、ということです。しかしそれは言い方を変えれば、契約ですから事業者の側が利用を断ることもあり得るんです。実際にそれは人手不足の現状で発生している問題です。
私ども社保協もメンバーになっている「介護される人もする人もみんな笑顔に!北海道連絡会(略称、介護に笑顔連絡会)」という団体があります。この団体で、道内の各介護支援事業所にアンケート調査を行いました。北海道は1530の居宅介護支援事業所がありますが、今、3割ほど──400数十の回答が集まってきています。この調査の設問の中で、職員の不足によって居宅ケアプランの作成を断ったことがありますか、という質問をしました。そうしましたところ3割弱の事業所が、断ったことがあると回答していました。
全国的にも同様の状況があるようで、例えば、奈良県の民医連が行ったアンケート調査では、6割の事業所が、ケアプランの作成を断ったことがあると回答をしていました。
そういう意味では、契約はこうした問題も引き起こすことをしっかり見ておく必要があると思います。関連して、後でふれますが、介護においてはそもそも訪問介護が「要」であるのに、訪問介護事業所がすでに存在しない自治体も出てきています。
問題がちょっと理解されづらいのが、現物給付から現金給付への転換です。現物給付の場合、ヘルパーさんに来ていただいてヘルパーさんの支援を受ける、というかたちをとります。介護保険の場合には、ヘルパーさんを使ったときにその費用を保険で出す、これが現金給付です。現金給付の問題点は後でみます。
介護保険制度と財政
厚生労働省のウェブサイトから、「介護保険制度の概要」ページもご覧ください。
保険制度の三大要素は、①加入者は保険料を支払うということ、②保険事故を査定して保険給付の対象者を決定するということ、③利用者は保険給付を受けることです。
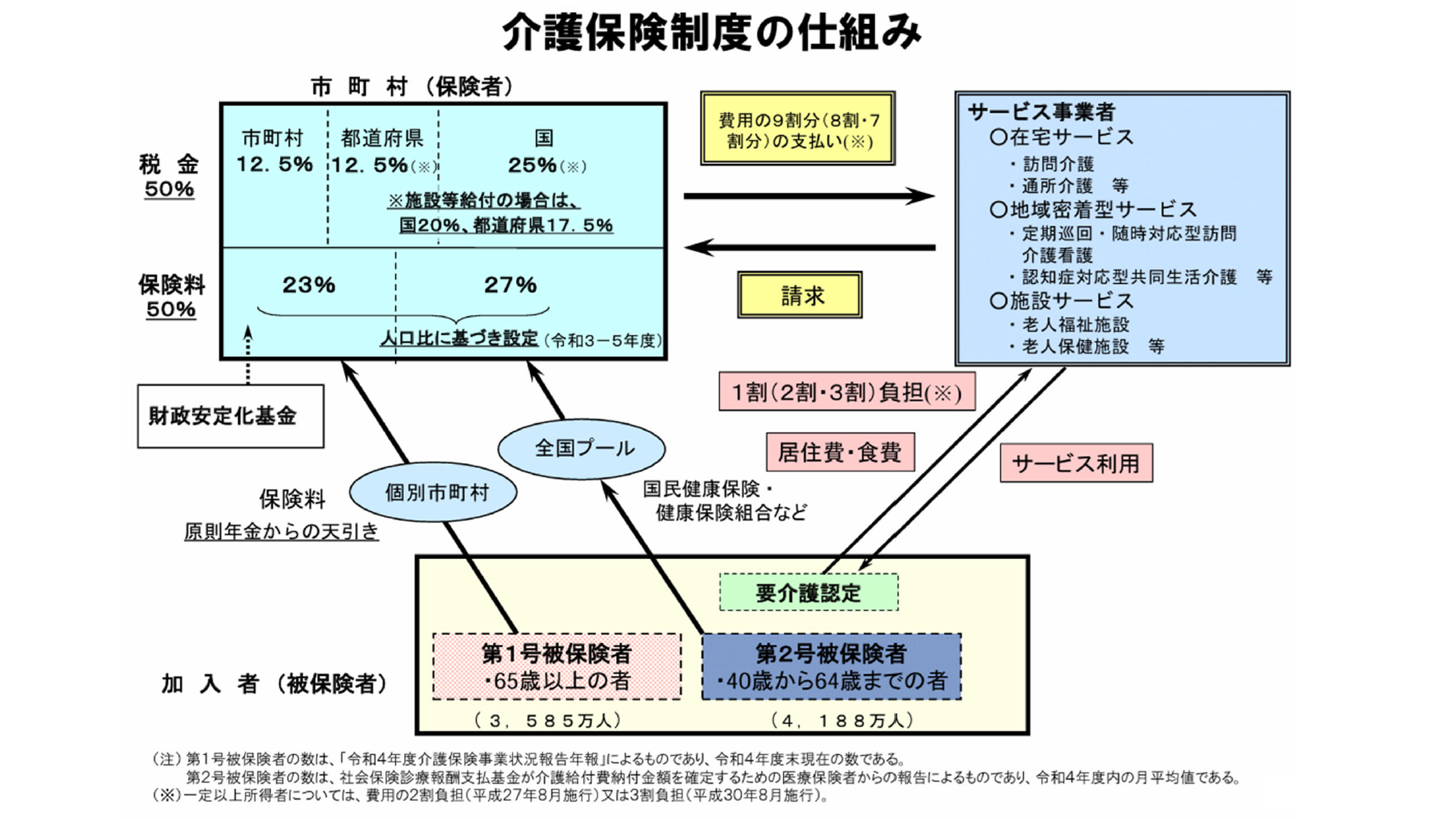
介護保険制度の仕組みでは、市町村が保険者になります。被保険者は保険料を保険者に支払います。そして、介護が必要になったら、要介護認定を受けて、契約に基づき、利用料を支払って、サービス事業者からサービス提供を受けます。事業者は、費用を保険者に請求します。
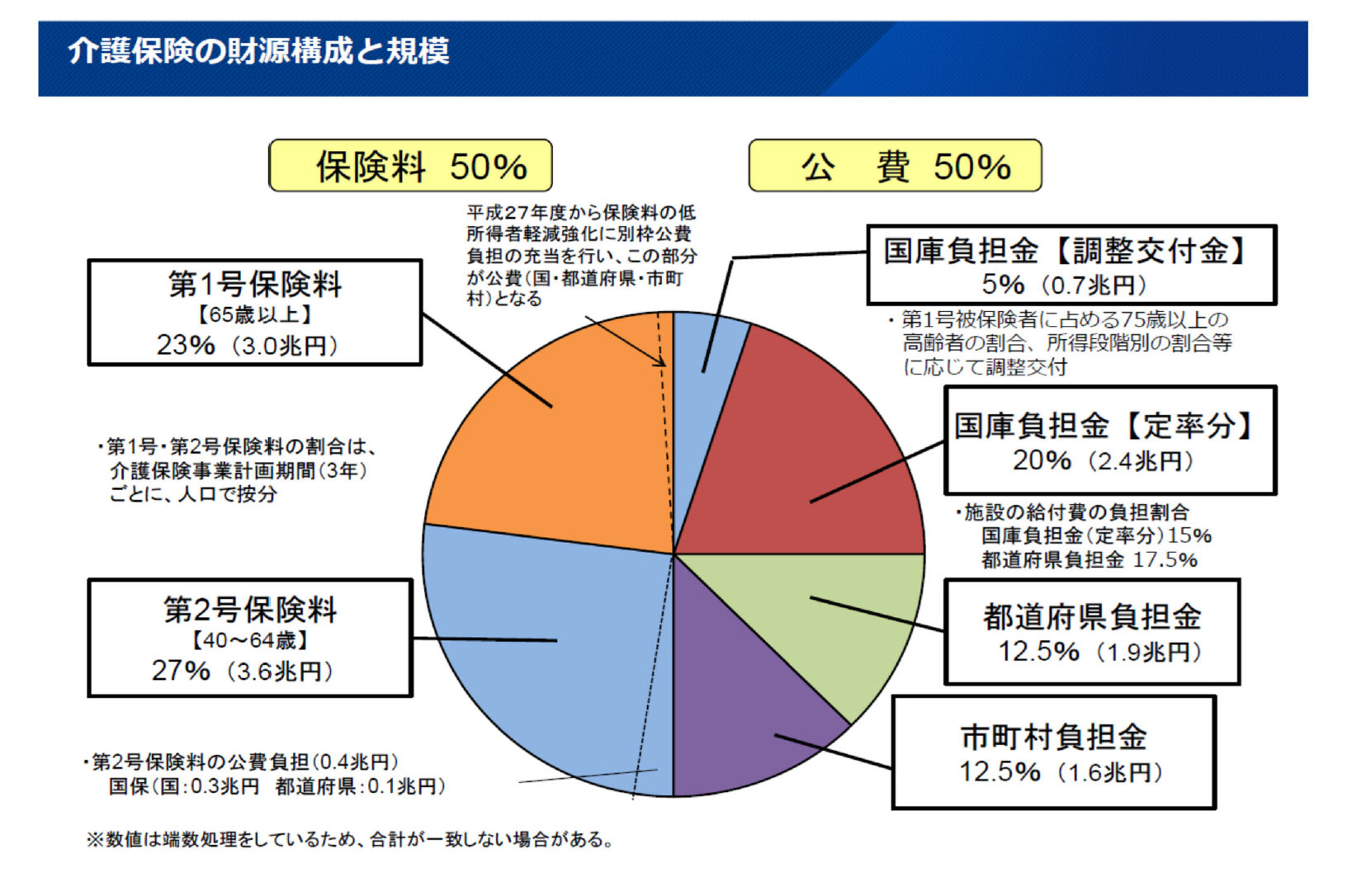
財源構成と規模は公費が半分、保険料が半分です。法律でそう決まっています。利用が増えると全体の負担も増えていく仕組みになっています。介護保険財政の全体像を昨年度(2024年度)の予算のベースでみると、収入は13.2兆円、支出はそれに利用者の負担の1割分を足して14.2兆円です。
介護費用の23%を全高齢者で負担しています。65歳以上(第1号被保険者)の介護保険料の決め方をイメージでまとめると、介護サービスの総額×23%を65歳以上の人口で除算する、ということになります。高齢者の負担分の率は、3年ごとに見直されます。第1期は17%でした。これが第8期では23%です。給付と負担は連動していますから、介護サービスの利用が増えると高齢者全員の介護保険料が比例して上がっていく仕組みです。悪魔のサイクルと言えるのではないでしょうか。
介護保険料は当初の2.1倍にまで上昇しています。北海道では、平均の月額が5738円で、札幌市は5773円です。全国の自治体の中で保険料が高いのは大阪です。大阪は国民健康保険料も全国一高い自治体です。逆に一番低いのは、小笠原村です。それは提供されるサービスが少ないことが反映しているのだと思います。サービスが少ないと保険料も低くなるということです。ちなみに、北海道では江差町の保険料が一番高くて、音威子府村が一番低い自治体です。
現物給付と現金給付の違い
先ほどふれた現物給付と現金給付の違いについて取り上げておきます。次のシートは、左側が医療、真ん中が老人福祉、右側が介護保険です。それぞれの給付の内容に焦点をあてました。

医療は、診察やお薬や処置、手術などが書かれていますね。医療は、基本は現物の給付という考えなんです。老人福祉法についても、やむを得ない事由により介護保険法での対応ができないときには措置入所をさせなければならないとなっている。要は、入所をさせるということが現物給付なわけです。
さて、介護保険法はどうか。介護保険法案では、サービス費の支給となっています。かかった費用のうち、1割等の負担を除く部分が介護保険から支給されるという仕掛けなんです。
ですから先ほど児玉さんの指摘にもありましたが、認定された要介護度によって、サービスの提供単位数が決まっていますから、その単位数を超えてしまった部分は、そもそも保険で対応するという考え方がないわけです。例えば要介護度1の場合には1万6000なにがしという数字になりますが、その範囲内であれば1割等負担で対応はする。しかし、その単位数を超えた分に関しては、保険の適用はそもそもないという仕掛けになっているというのが現金給付の落とし穴です。
■介護保険制度崩壊の危機
増加する訪問介護事業所の空白自治体、事業所倒産
介護保険制度が崩壊の危機にさらされています。
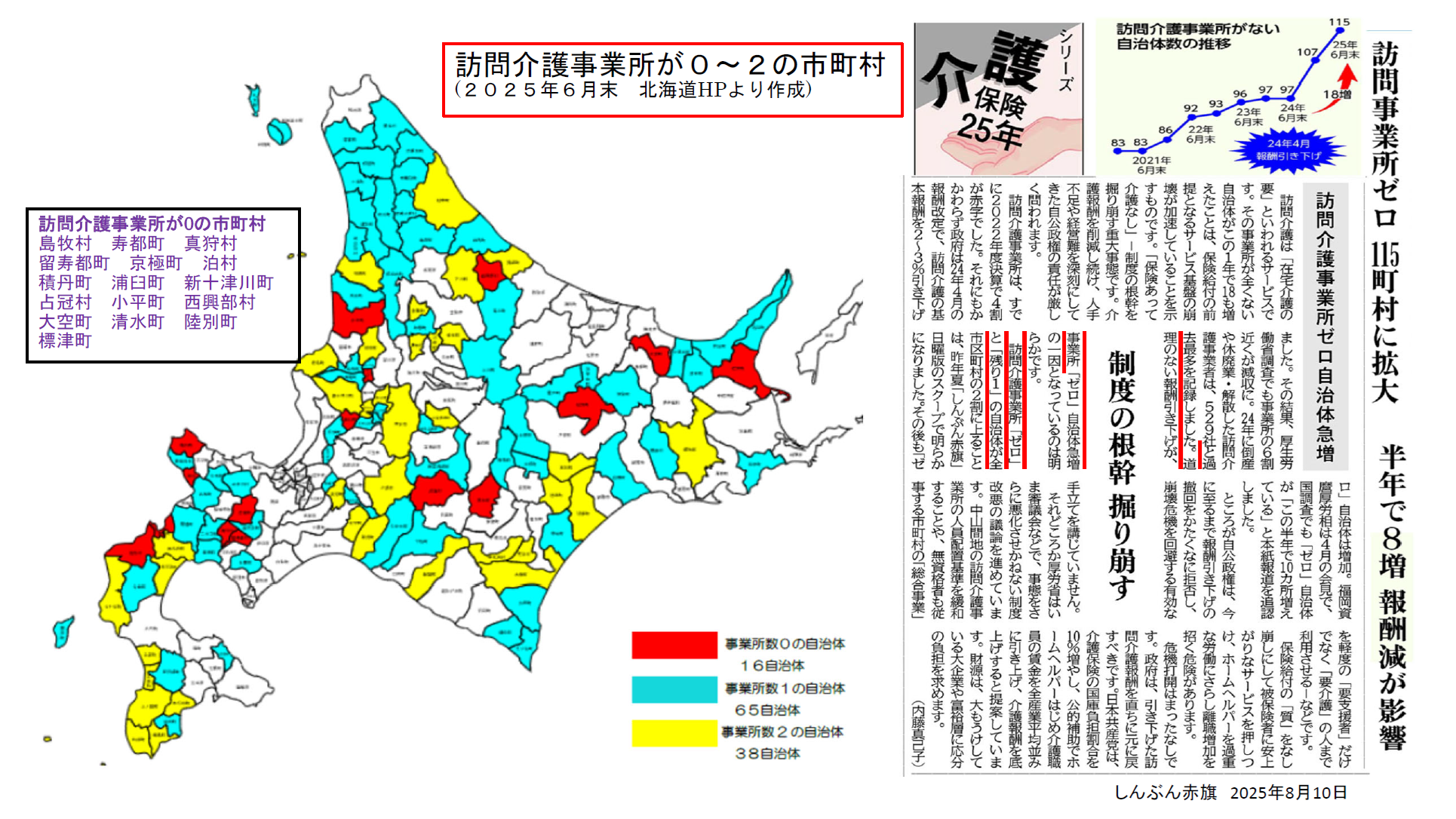
これは、北海道内における訪問介護事業所が0~2件の市町村を示したものです。赤は事業所がゼロで16自治体、水色は事業所が1件で65自治体、黄色は事業所が2件で38自治体です。ゼロではないけれども事業所が1とか2の自治体がかなりあります。
あわせて、介護事業所の倒産件数を示したのが次のシートです。
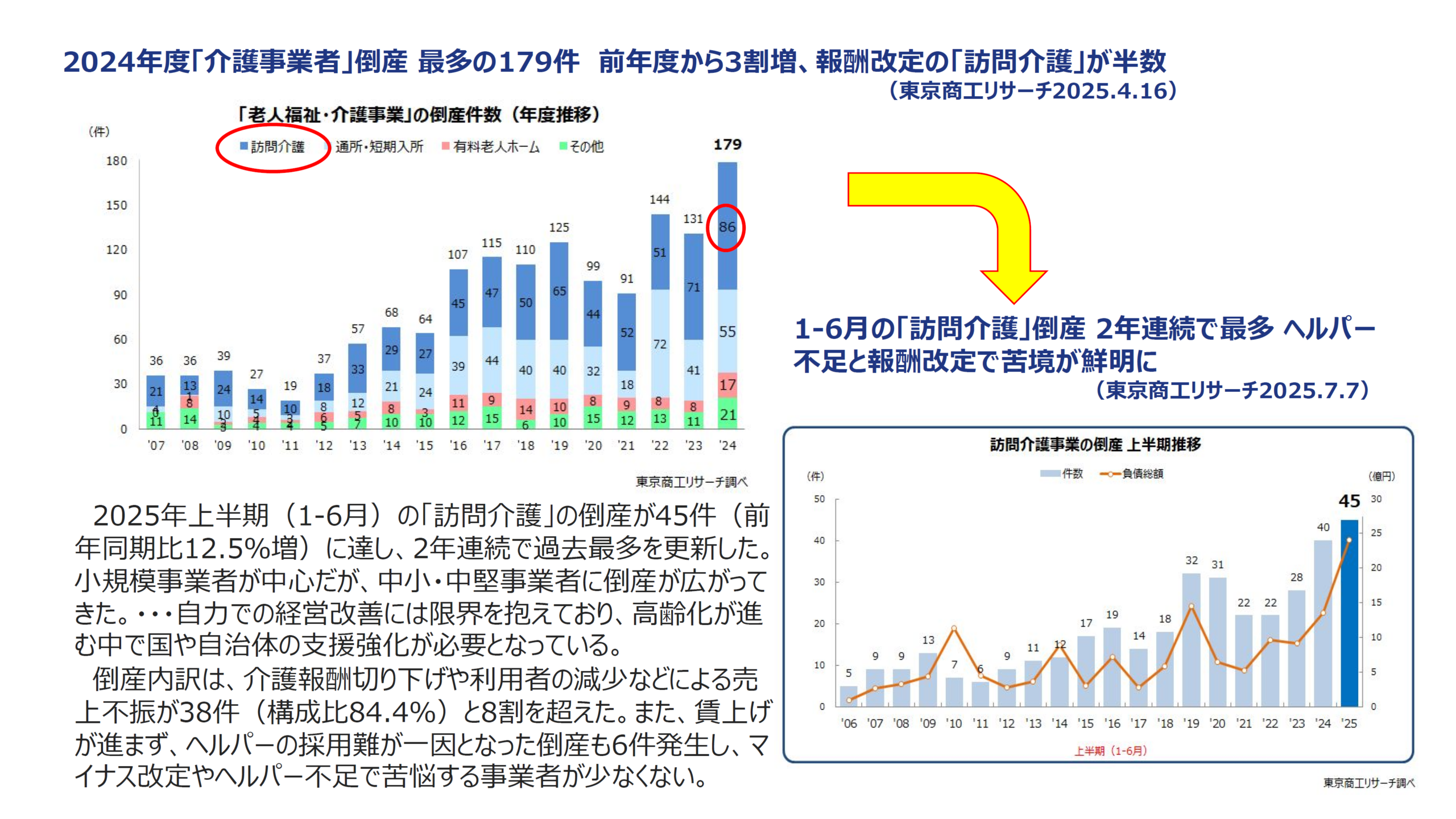
昨年度(2024年度)には、過去最多の179の事業所が倒産しています。そのうち約半分の86が訪問介護事業所です。現行の介護保険制度下では訪問介護事業がいかに成り立たなくなってきているかが示されています。今年に入ってからもそうした倒産の流れは変わっていません。右下の図をご覧ください。
2025年上半期の訪問介護の倒産件数が45件に達し、2年連続で過去最多です。
解説によれば、小規模事業者が中心ですが、中小・中堅事業者に倒産が広がってきた。自力での経営改善は限界。高齢化が進む中で国や自治体の支援強化が必要。倒産の内訳は、介護報酬切り下げや利用者の減少などによる売り上げ不振が38件と8割超。また、賃上げが進まず、ヘルパーの採用難が一因となった倒産も6件。マイナス改定やヘルパー不足で苦悩する事業者が少なくない、とのことです。
低く固定化された介護報酬
介護は介護報酬という公定価格で運営されています。ですからここの数字が低いまま抑えられると、経営は厳しくなります。そもそも措置制度時代も、社会福祉協議会で実施されていたヘルパー事業は、基本的にはパートさんで実施されていました。そこをベースにして介護報酬の設定が行われたものですから、ヘルパーは、非常に低い金額の設定になっています。例えば、30分の訪問介護・身体介護に対して2440円です。看護師さんによる訪問看護の場合には4710円ですから、およそ半分ぐらいの価格に抑えられています。スタート時から今も変わっていません。
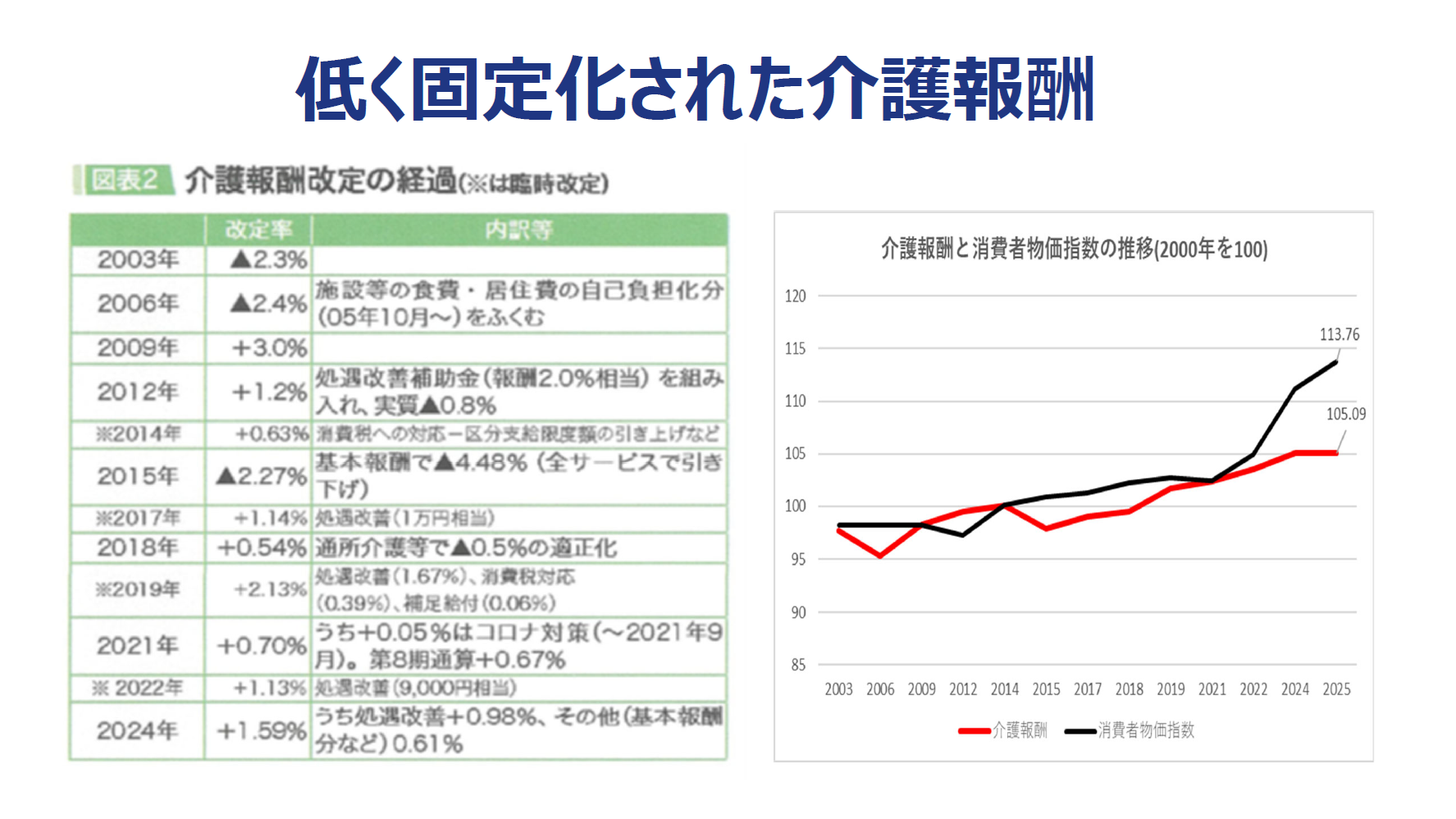
左の表にあるとおり、介護報酬はマイナス改定もありましたが、とくにこの数年厳しくなっているのは、介護報酬の伸びが物価に追いついていないことです。介護保険制度が始まった2000年を100としたときに、消費者物価指数が近年は大きく増えているのに対して、介護報酬は、そこまで増加していません。この差が非常に重たい。ガソリン代なども随分と上がっていますよね。介護報酬が上がらないとこの差はどんどんと開いていくことになります。
不足する介護職員と、開く賃金格差
次に介護職員の人数をみます。
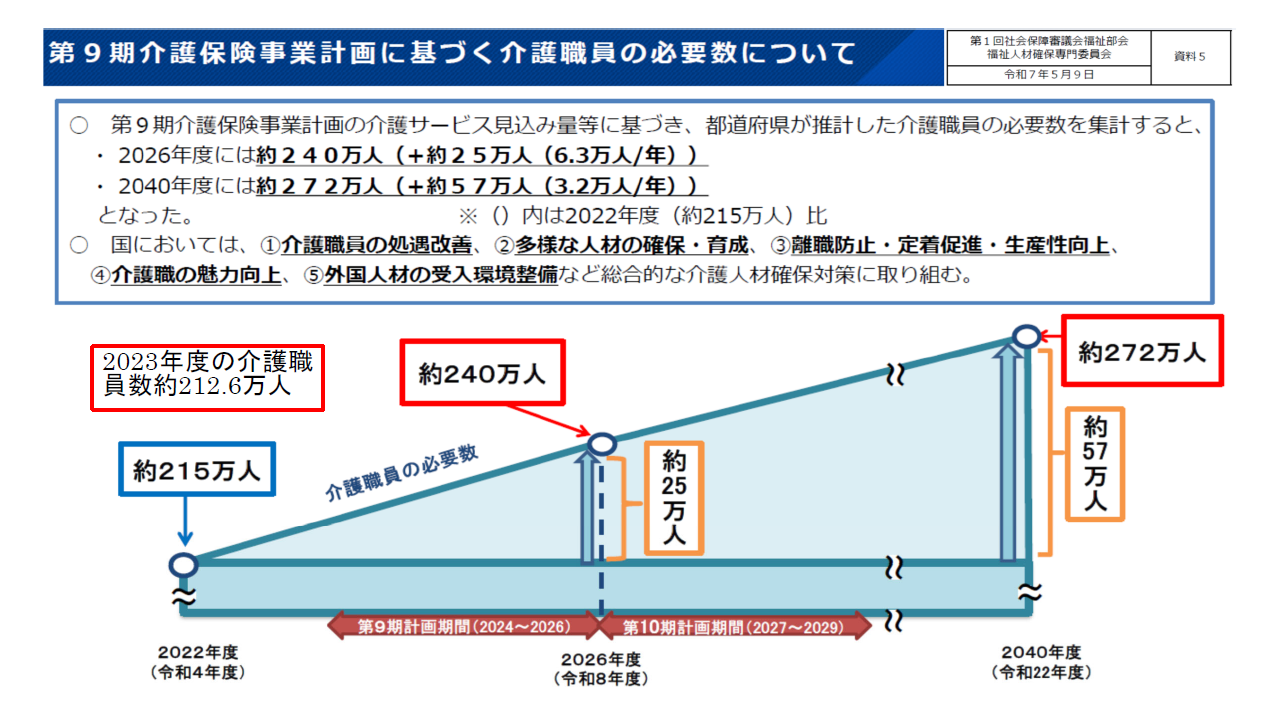
これは訪問介護だけではなく介護職員全体です。2023年度の職員数は約212万6000人とカウントされています。これが2026年度には240万人が必要で、2040年度には272万人が必要だと計算されているのですが、とても集められないでしょう。介護労働安定センターが実施している介護労働実態調査でも、「訪問介護員」や「介護職員(施設等)」が不足しているという回答が年々増えています。とくに「大いに不足」が増えています。
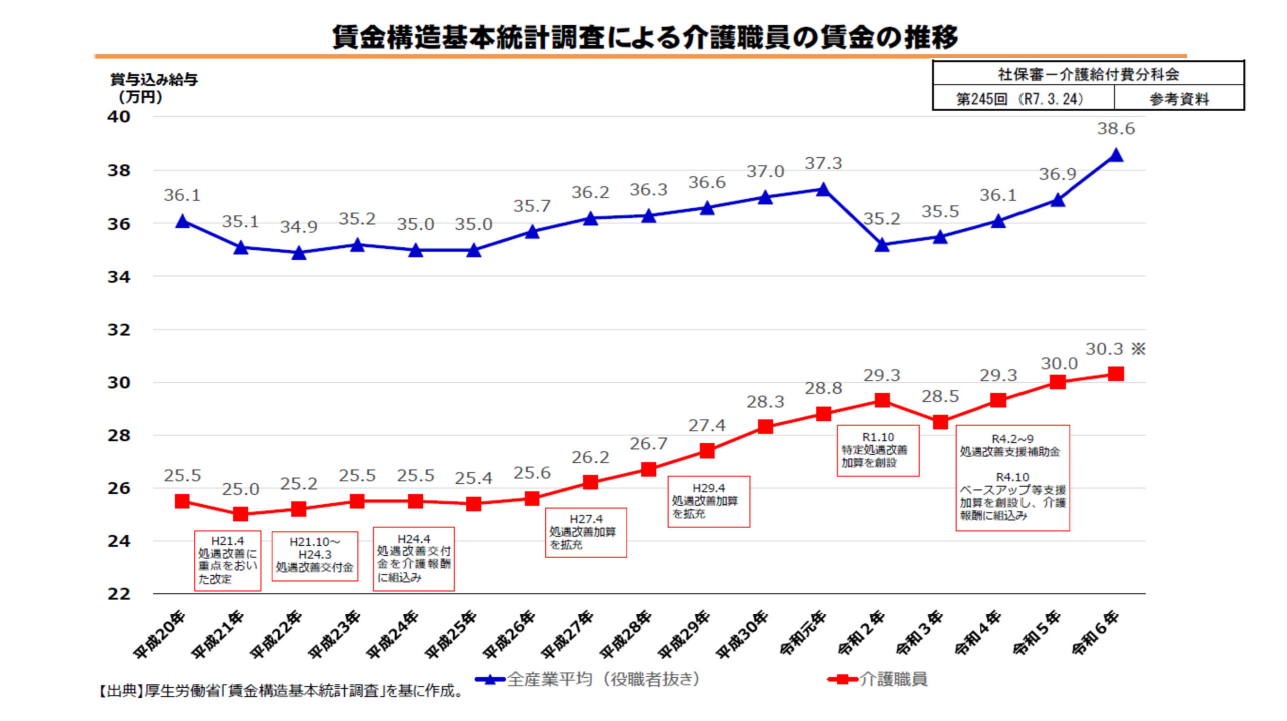
介護職員の賃金の推移をみると、全産業平均との差は、コロナのときに若干縮まったのですがまた開き始めました。月に8万円ほどの差がありますから相当な格差です。笑い話ではないのですが、ヘルパーの国家資格をもっていても、コンビニで働いたほうが給与が高いという状況があります。
利用抑制が進む介護保険制度
介護保険25年の経過を整理したものです。
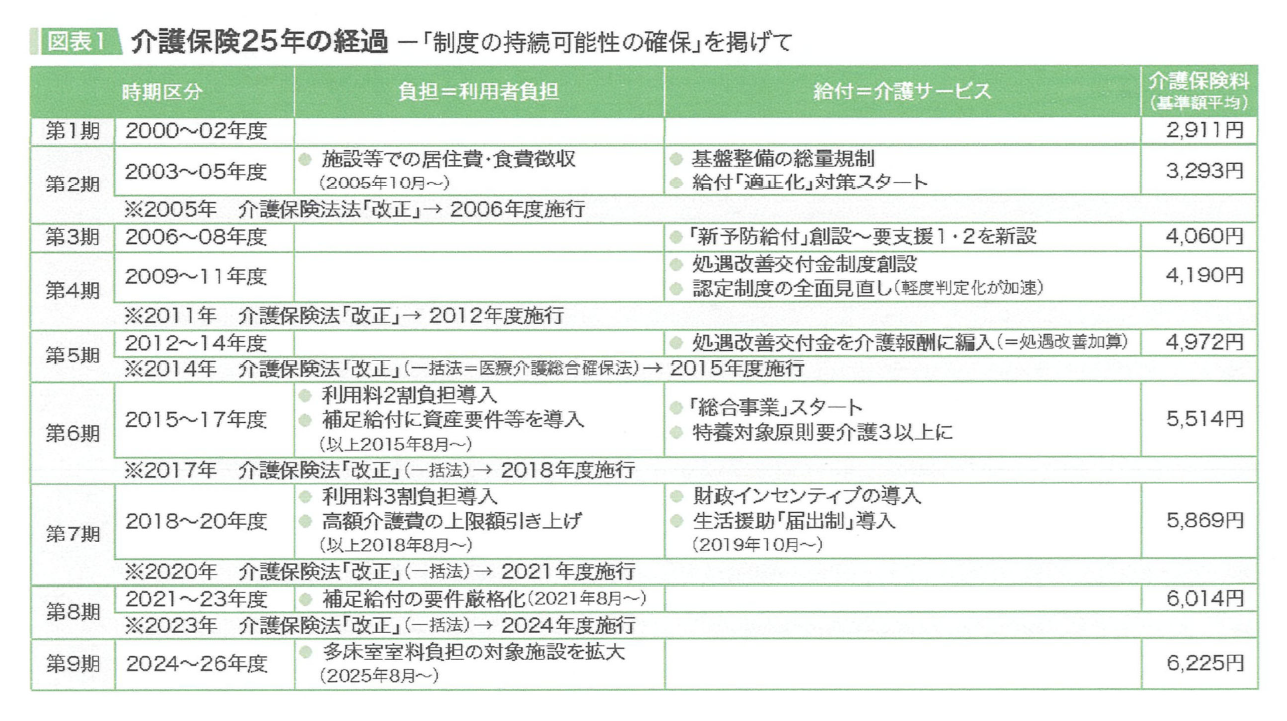

2000年から開始されて、制度の持続という考えを中心にして制度の設計ないし変更が加えられてきました。その結果、だんだんと使いづらいものになってきました。
最初は、要介護度は1から5までという設計でしたけども、第3期に要支援1、2という区分が新設されたり、第6期には、利用料2割負担が導入されるなどしました。特別養護老人ホームは、今は要介護度が3以上でなければ入れませんし、要支援の方は、原則として「介護予防・日常生活支援事業」で対応される状況です。介護保険がより一層分かりづらく、そして、使いづらくなっています。
結局のところ、利用制限が強化され事業所もなくなるなど「保険あって介護なし」の状況です。介護保険料は右肩上がりです。職員不足が深刻で、それなのに処遇改善が進まない──以上が今まさに介護の現場で起きている状況なのです。
■介護保険でサービスを受けるには
時間がないので少しはしょって説明をしていきます。ここでは、介護保険の利用者の立場で考えていきます。
介護保険制度利用の流れと介護サービスの種類
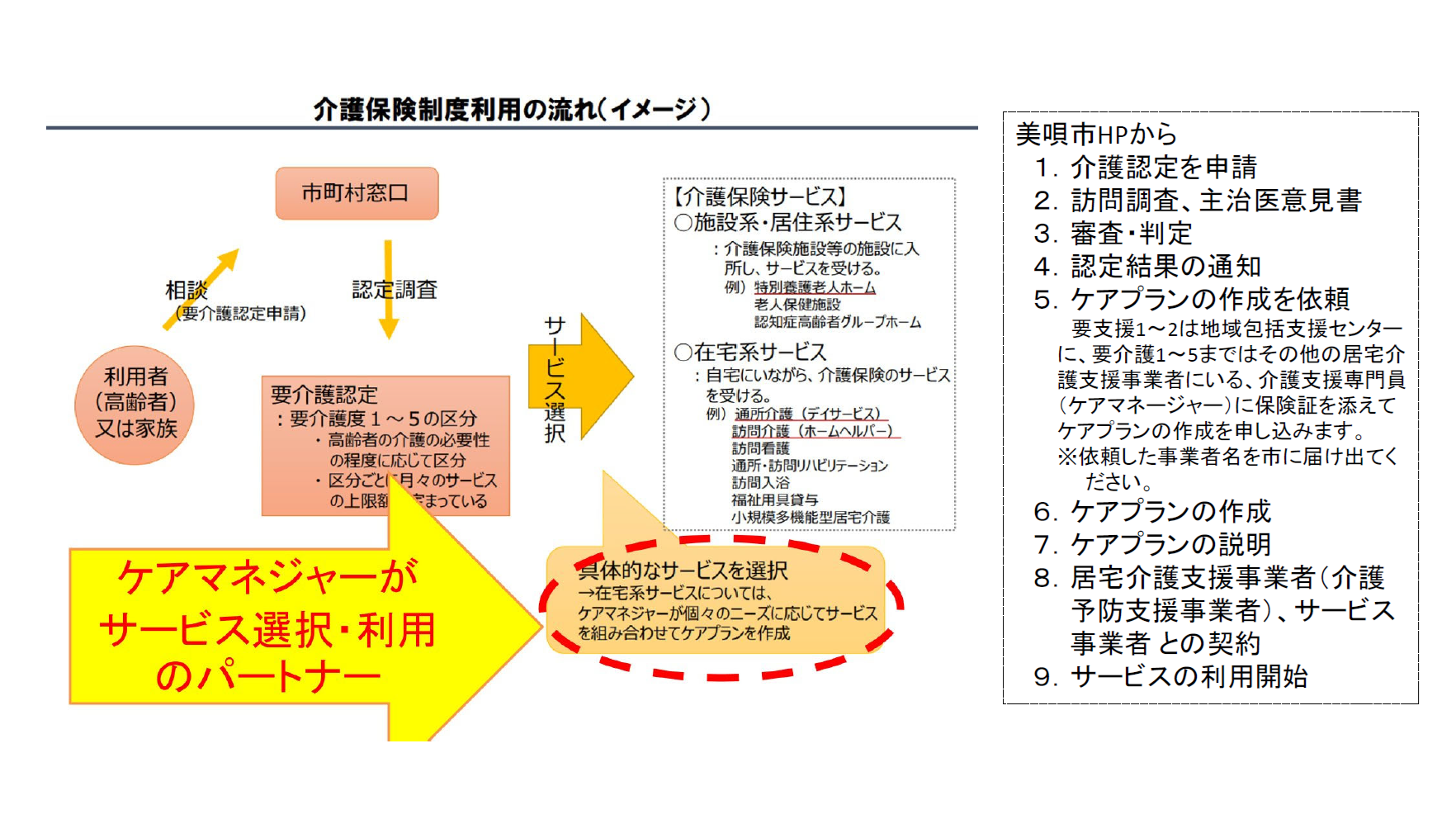
このシートは美唄市のホームページから作成したものです。なぜ美唄市なの?と思われるでしょうけれども、単に、昨年(2024年)に美唄で学習会があったときに作成をしたというのが理由です。
さて、利用者さんは市町村の窓口を訪問し、要介護度の認定調査を受けて、認定を受けると、ケアマネージャーさんと契約をして具体的なサービス計画を検討して介護サービスの利用に繋がるという流れになります。
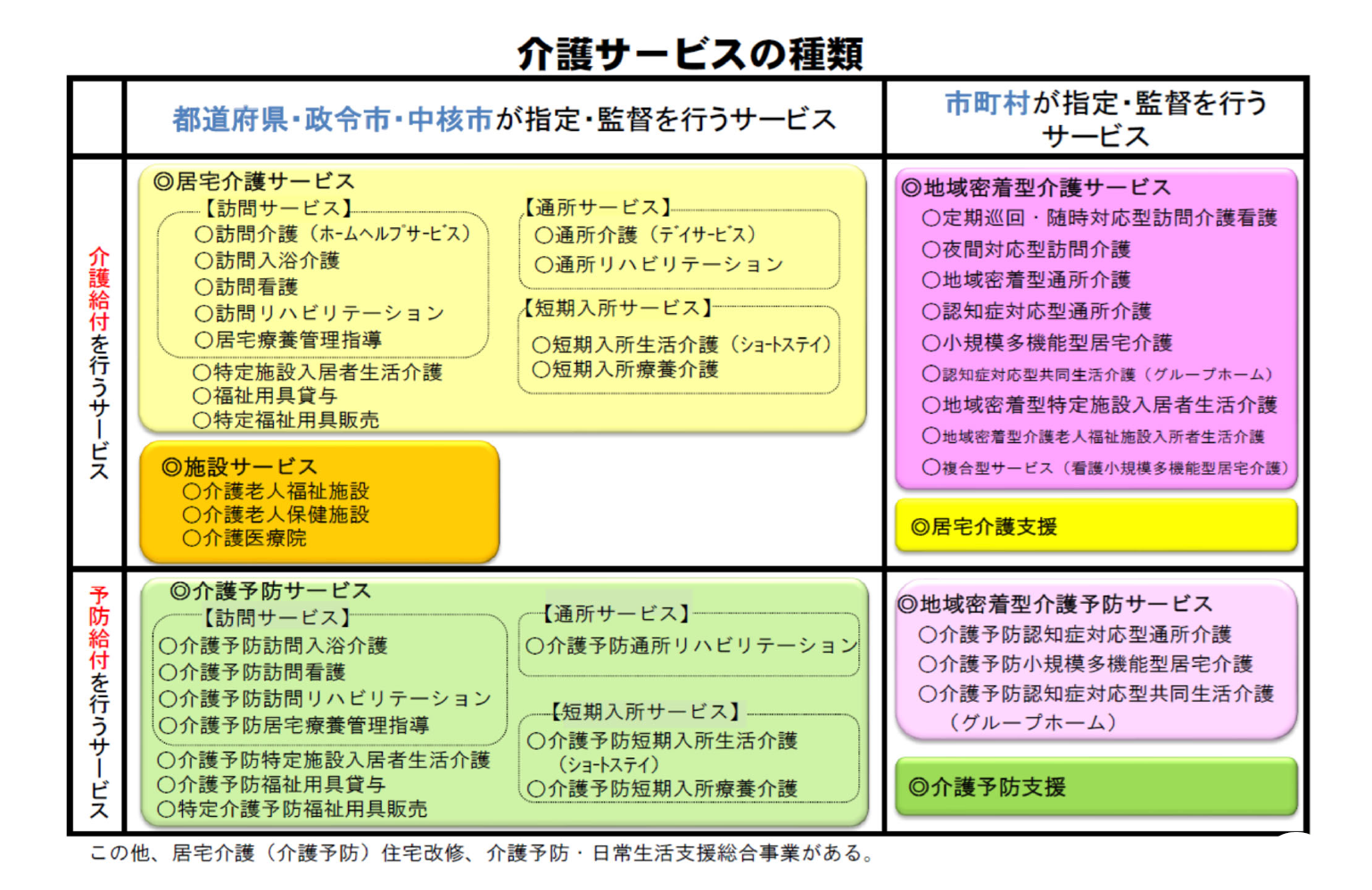
この図は、現在の介護サービスの種類を示したものです。介護給付で行われるサービスが上のほうで、居宅介護サービスと施設サービス、そして、地域密着型の介護サービスと居宅介護支援事業に分かれています。下のほうは要支援1、2の方々を中心にした、介護予防サービスです。ちなみに、法律的にはこうなっていますが、実際には、それぞれの市町村によってサービスがあったりなかったりします。
利用限度額を超えると全額10割負担──要介護度別にみたサービス水準・利用限度額
各要介護区分と心身の状態
| 区分 |
心身の状態 |
| 自立 | 日常生活に支援や見守りが必要ない。 |
| 要支援1 | 基本的な日常生活動作は自分で行えるが、一部動作に見守りや手助けが必要。 |
| 要支援2 | 筋力が衰え、歩行・立ち上がりが不安定。介護が必要になる可能性が高い。 |
| 要介護1 | 日常生活や立ち上がり、歩行に一部介助が必要。認知機能低下が少しみられる。 |
| 要介護2 | 要介護1よりも日常生活動作にケアが必要で、認知機能の低下がみられる。 |
| 要介護3 | 日常生活動作に全体な介助が必要で、立ち上がりや歩行には杖・歩行器・車いすを使用している状態。認知機能が低下し、見守りも必要になる。 |
| 要介護4 | 要介護3以上に生活上のあらゆる場面で介助が必要。思考力や理解力も著しい低下がみられる。 |
| 要介護5 | 日常生活全体で介助を必要とし、コミュニケーションを取るのも難しい状態。 |
この表は、要介護状態の区分と心身の状況を整理したものです。心身の状況を細かく聞いてコンピュータに入れると第一次の診断がされて、その後、介護認定調査会で最終的に要介護度が決まるのですが、対応のおおよその目安はこの図のとおりです。ただ実際のところ、市町村による偏りがあると思います。というのは、自治体によっては、認知症の症状がないとなかなか要介護がつかないとかそういうことを聞きますから。
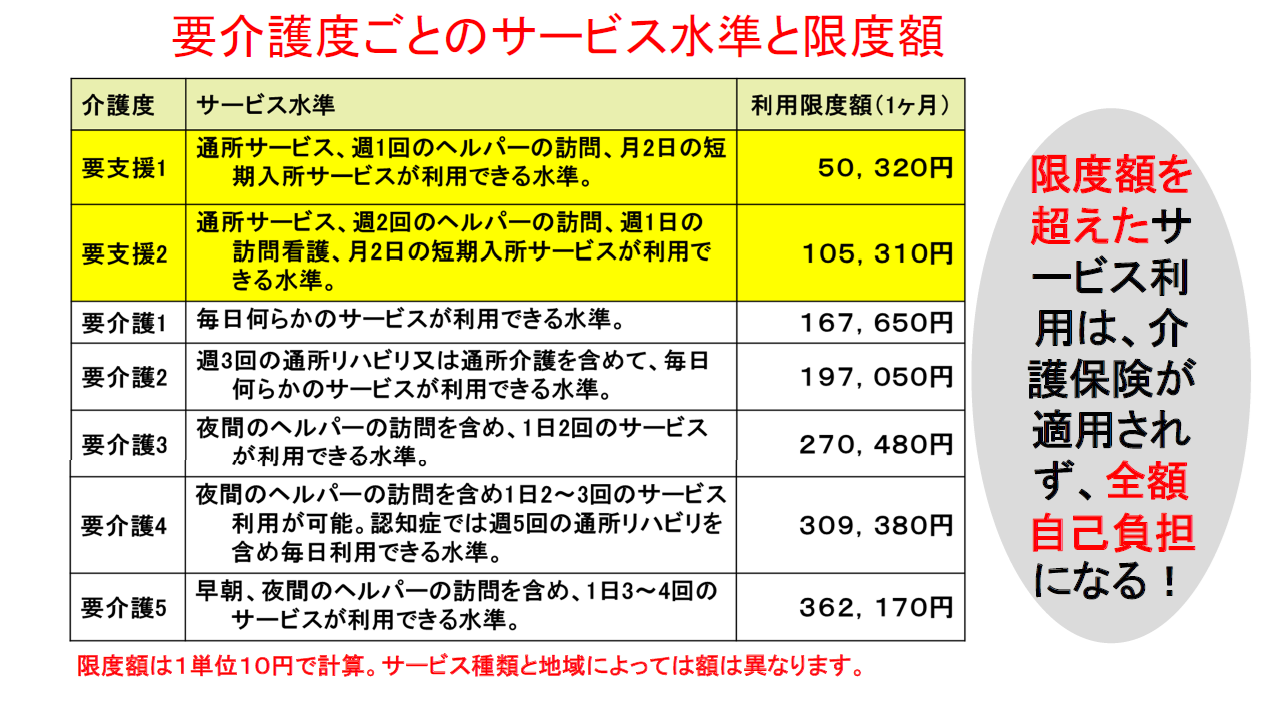
この図は、要介護度ごとのサービス水準と限度額をまとめたものです。要介護1で16万7650円です。この金額までは介護保険で、利用者は1割負担で使うことができます。ところが問題は、ここの部分を超えてしまう場合です。その部分については、全額が10割負担なんですね。ですから、非常に高額になります。上限を超えるというのは、よくある話なんですね。
なお、利用者負担というのは、利用料+その他で、例えば、施設に入所または短期入所された方は、居住費及び食費が別途必要になります。また、通所介護または通所リハビリテーションを利用した場合も、食費が別途必要になります。
特別養護老人ホームに入るにはどの位の費用が必要か試算します。要介護5で一般世帯の場合です。
(1)サービス費が1日955円×30日で28650円。
(2)食費が1日1515円×30日で45450円。
(3)部屋代が1日2006円×30日で60180円。
(4)以上の合計で134280円ですが、プラス諸費用として、日用品3000円、預かり金管理料3000円、理美容代2500円等々
以上の計算によれば、毎月15万円程度は支払わないと入居はできません。もちろん、わずかな年金しか収入がないのだけれども、というような方々には利用料の減額措置がありまして、本当に低所得者の方は、月に3、4万円ぐらいの費用負担で入れる方もいらっしゃいますが、原則は先ほど述べたような感じです。
■介護保険制度の改悪を許さず、抜本的な改革を目指して
私達が考える介護保険制度のあり方
最後のパートです。
介護に関するこれ以上の改悪を許さず、なおかつ、これまで述べてきたような状況の改善を求めた請願署名を中央社会福祉協議会(中央社保協)では開始しています。請願項目は次のとおりです。
- 介護保険の利用に困難をもたらす利用料2割負坦の対象拡大、ケアプランの有料化、要介護1,2の保険給付はずし(総合事業への移行)などの見直しを行わないこと
- 訪問介護の基本報酬の引き下げを撤回し、介護報酬全体の大幅な底上げを図る再改定を至急行うこと。その際はサービスの利用に支障が生じないよう、利用料負担の軽減などの対策を講じること
- 全額国庫負坦により、すべての介護事業者の賃金を全産業平均まで早急に引き上げること。介護従事者を大幅に増やし、一人夜勤の解消、人員配置基準の引き上げを行うこと
- 必要なときに必要な介護が保障されるよう、介護保険料、利用料、居住費・食費などの費用負担の軽減、サービスの拡充による介護保険制度の抜本的な見直しを行うこと、介護保険財政に対する国庫負担の割合を大幅に引き上げること
介護保険法というのは3年ごとに見直しが行われまして、来年(2026年)の通常国会に向けて、請願項目1にあるとおり、利用料2割負担の対象拡大やケアプランの有料化など介護保険の利用を抑制しようとする改定が検討されています。これらは前回の介護保険法の改定の際に、国民の反対運動によって引っ込めさせたものなのですね。それがもう1回、改定が狙われている状況です。
ケアマネージャーの低処遇問題
先ほど、我々がアンケートを実施している、という話をしましたが、ケアプランの有料化について、居宅支援事業所の管理者さんはどうお考えですか、と尋ねました。
そうしましたところ、実は1割ぐらいはケアプランの有料化に賛成している結果でした。ただその理由は、一つは、有料化になることで職員の処遇が良くなるのではないか、ということ。もう一つは、ケアマネージャーが何でも屋さんではなくなる、ということが期待されている。どういう意味かというと、ケアマネージャーは処遇が相当に低いし、そして「法定外業務」という様々な仕事を任されてしまっている。
例えば、徘徊や見守り体制の構築などのご近所対応であるとか、ご家族がいないために利用者さんの入退院にケアマネージャーが対応しなければならないとか、利用者さんが亡くなったときの行政対応であるとか、かなりの業務があるようで、そういう状況が少しでも改善できるのであればケアプランの有料化もよいのでは、と回答されているようなんですね。
政府がねらう介護保険制度改悪
以下に、政府の骨太方針(「経済財政運営と改革の基本方針2025について」2025年6月13日)から一部を抜粋しました。
(中長期的な介護提供体制の確保等)
医療・介護ニーズを抱える高齢者や独居高齢者が増加する中、要介護状態や認知症になっても住み慣れた地域で安心して暮らせるよう、中長期的な介護サービス提供体制の確保のための方向性を2025年中にまとめる。具体的には、2040年以降を見据え、人口減少や高齢化の進展によるサービス需要の地域差に応じ、中山間地域での柔軟な対応など各地域で地域包括ケアシステムを深化させるための方策を整理しつつ、地域医療構想を踏まえた医療・介護連携や介護予防の強力な推進、質の高いケアマネジメントの実現を含めた多職種間の連携や相談体制の充実、介護テクノロジーの社会実装に向けた実証・導入・伴走支援による生産性向上、事業者間の連携・協働化や大規模化の経営改善の取組や、ワーキングケアラーへの対応など官民連携による介護保険外サービスの普及、外国人を含む介護人材の確保・定着を支援する。有料老人ホームの運営やサービスの透明性と質を確保する。
介護保険制度について、利用者負担の判断基準の見直し等の給付と負担の見直しに関する課題について、2025年末までに結論が得られるよう検討する。
あれこれと書いていますが、はっきりしているのは、今年(2025年)の末までに利用者負担の判断基準の見直し等、給付と負担の見直しに関する課題については明らかにする、ということです。そしてその中身は、先ほど述べたような利用者負担増の話です。また、中山間地域での柔軟な対応というのは、要は人がいなくてもできるような仕組みを考えましょう、ということです。
介護保険制度の緊急改善と抜本改善の提案
中央社保協では、政府のこうした動きに対して、介護保険制度の緊急改善と抜本改善を求める、2段階の提案をしています。

例えば利用料については、緊急改善では、利用料負担の2割負担、3割負担は1割負担に戻すことを提案しています。そして、将来的には利用料の廃止を提案しています。
緊急改善の課題では、公費を投入して介護保険料を引き下げることも提案しています。また、本日話した内容に関連していうと、軽度に判定される認知症など個々の状態が正確に反映されるような認定システムの大幅な改善や、区分支給限度額の大幅な引き上げを提案しているところです。というのも、介護報酬が上がっても、支給区分限度額が引き上げられないと介護保険が逆に利用できなくなるおそれが出てきますから。それから、全ての介護職員の給与を少なくとも全産業平均水準まで引き上げましょうと提案しています。
ちなみに現行で25%となっている国庫負担割合については、自民党も公明党も引き上げをかつて公約に掲げていたんですね。自民党は2012年に「国保10%引き上げ」を主張し、公明党も2010年の参議院選挙重点政策で「公費負担割合を5割から6割へ」という公約を掲げていました。当時に比べても、介護の危機の状態にあるわけですから、ぜひ実現をしていただきたい。
軍拡よりも社会保障の充実を
最後になりますが、私達は、ミサイルの購入よりケアの充実を、と訴えています。やはり軍事費が拡大されれば社会保障が削られていきます。スタンドオフミサイルの整備計画(5か年計画)に投じられる予算は5兆円規模です。これを介護保険に回せば、2.8兆円で介護保険料がゼロにできます。介護労働者200万人の月8万円の賃上げが2兆円で可能です。介護サービス利用者の利用負担ゼロが1兆円で実現できます。
地域で起きている介護崩壊の現状をしっかりとらえながら、介護や社会保障の充実を訴えていきたいと思います。
ご静聴をありがとうございました。

-375x528.png)


-375x530.png)
反貧困ネット北海道 第3回ジェンダー連続学習会(2025年10月16日)チラシ-375x530.png)


